top of page
逗子、葉山、鎌倉、横須賀、横浜市金沢区の在宅医療

神奈川県逗子市桜山2-2-54
TEL 046-874-9475
FAX 050-3145-2736
平日9時~17時
検索


攻めの栄養療法を科学する68~【専門医解説】認知症で「食べてくれない」時の向き合い方――原因の理解と攻めの食支援
認知症が進むと、単に食欲がないだけでなく、「食べ方がわからない」「途中で止まってしまう」といった特有の症状が現れます。これらは本人の意志ではなく、脳の障害によるものです。 今回は、認知症の種類ごとの特徴と、最後まで「その人らしく」食べるための工夫を解説します。 1. 認知症の種類で変わる「食べられない理由」 認知症にはいくつかのタイプがあり、それぞれ食事場面での困りごとが異なります。 アルツハイマー型 (AD) : 進行とともに「食べ物であること」がわからなくなったり、道具の使い方がわからなくなったりします(失認・失行)。 レビー小体型 (DLB) : 幻視(虫がいる等)で食べられなくなったり、パーキンソン症状による飲み込みの障害(嚥下障害)が強く出ることがあります。 前頭側頭型 (FTLD) : 同じものばかり食べる「常同行動」や、食習慣が極端に変化することがあります。 血管性 (VaD) : 脳の障害部位によって、飲み込みの麻痺や、食べ物への認識障害が個人差大きく現れます。 2. FASTステージから見る「食の支援」の目安...
2月9日読了時間: 3分


攻めの栄養療法を科学する67~【専門医解説】医薬品栄養剤を使いこなす!在宅での「攻めの栄養療法」
在宅医療や施設への入所・退院の際、「医薬品の栄養剤(処方薬)」しか選択できない場面に遭遇することがあります。医薬品栄養剤は、単なる「薬」ではなく、工夫次第で非常に強力な栄養支援ツールになります。 今回は、経済的なメリットや、美味しく摂取するための具体的な工夫について解説します。 1. 医薬品栄養剤を選ぶ最大のメリット:経済的負担の軽減 在宅で「食品タイプ」の栄養剤を使用する場合、全額自己負担となります。一方、「医薬品タイプ」は医療保険が適用されるため、自己負担額を劇的に抑えることが可能です。 負担額の差 : 例えば1日1,000kcalを摂取する場合、食品タイプでは月額約36,000円(全額負担)かかるのに対し、医薬品タイプ(3割負担)なら約7,500円程度で済む計算になります。その差は月間 28,000円以上 に及びます。 無料・低額になるケース : 生活保護世帯や身体障害者手帳(1・2級)をお持ちの方、所得の低い高齢者などは、さらに負担額が少なくなります。 2. 医薬品栄養剤のラインナップと特徴 医薬品栄養剤には、大きく分けて3つのタイプがあ
2月8日読了時間: 3分


攻めの栄養療法を科学する66~【専門医解説】お金をかけずに栄養を守る――在宅での「攻めの栄養管理」術
経済的にゆとりがない生活は、単なる「節約」の問題ではありません。病気や育児、高齢者の孤立など様々な要因が重なり、食事への意識が低下することで、気づかないうちに深刻な低栄養状態(BMI 20以下)に陥るリスクを孕んでいます。 今回は、限られた予算の中でも、工夫次第で実践できる「攻めの栄養管理」のポイントを解説します。 1. 経済的困窮が招く「栄養の質」の低下 貧困層では、多くの食品を揃えることが難しいため、食事の品数が減り、単調になりがちです。特に以下の問題が顕著です。 食事の簡略化 : 安価なおにぎりやパンだけで済ませてしまい、エネルギーやたんぱく質が欠乏します。 食料品アクセスの困難 : スーパーが遠い、足腰が弱くて買い物に行けないといった「食の砂漠化」が低栄養を加速させます。 2. 今日からできる!低コスト・高栄養の工夫 特定の高い健康食品を買う必要はありません。普段の選び方を少し変えるだけで、栄養バランスは整います。 たんぱく質を賢く選ぶ 安価な優等生を活用 : 卵、納豆、豆腐、厚揚げなどの大豆製品は安価で優秀なたんぱく源です。 惣菜・おに
2月7日読了時間: 3分


攻めの栄養療法を科学する65~【専門医解説】慢性腎臓病(CKD)の「攻めの栄養療法」:低栄養(PEW)を防ぎ筋肉を守る
慢性腎臓病(CKD)の食事療法といえば、かつては「厳しい制限」が中心でした。しかし現在では、過度な制限が原因で筋肉量や脂肪量が減少するPEW(タンパク・エネルギー消耗状態)に陥り、かえって予後を悪化させることが大きな課題となっています。 今回は、腎機能を守りつつ身体機能を維持するための「攻めの栄養管理」について解説します。 1. 低栄養(PEW)の早期発見と診断 PEWは保存期CKD患者の20〜80%に認められる非常に頻度の高い栄養障害です。以下の4項目のうち3つに該当するとPEWと診断されます。 生化学検査 : 血清アルブミン < 3.8g/dL など 体格 : BMI < 18.5kg/m² または 意図しない体重減少 筋肉量 : 筋肉消耗や上腕筋囲面積の低下 摂取量 : 意図しないエネルギー・タンパク質摂取不足 2. 「攻めの栄養管理」のポイント:エネルギーとタンパク質 CKDの重症度(ステージ) や活動量に応じて、適切な栄養量を設定します。 ① エネルギー:低栄養とサルコペニアの予防 目標 : 保存期で25〜35kcal/kg、透析期で3
2月6日読了時間: 3分


攻めの栄養療法を科学する64~【専門医解説】糖尿病でも「しっかり食べて、動く」――攻めの栄養管理の実践
糖尿病の食事療法といえば「厳しい制限」をイメージされるかもしれません。しかし、近年の研究では、過度な制限がサルコペニア(筋肉減少)やフレイル(虚弱)を招き、かえって予後を悪化させることがわかってきました。 今回は、健康寿命を延ばすための「攻めの栄養管理」の具体的なポイントを解説します。 1. エネルギー摂取量の新基準:制限から「適量」へ 従来の糖尿病食では「25〜30kcal/kg(標準体重)」が一般的でしたが、活動量が多い方や減量の必要がない方の場合は、日常生活や運動量に合わせ、**「30〜40kcal/kg」**での管理を検討します。 炭水化物 : 指示エネルギーの50〜60%を目安に、血糖変動を見ながら調整します。 たんぱく質 : 腎機能に問題がなければ、筋肉合成を促すために最低でも**1.0g/kg(標準体重)**を確保します。ポイントは、 3食均等に摂取すること です。これが良好な血糖コントロールへの近道となります。 脂質 : エネルギー比率の20〜30%を目標とします。脂質が25%を超える場合は、動脈硬化予防のため飽和脂肪酸を減らす工
2月5日読了時間: 3分


攻めの栄養療法を科学する63~【専門医解説】糖尿病の「攻めの栄養療法」:血糖値だけを見ない新しい管理
今回は、合併症予防と筋肉量維持を両立させる「攻めの栄養療法」のポイントを解説します。 1. 血糖コントロールの目標設定 糖尿病治療の本来の目的は、合併症の発症と悪化を防ぐことです 。日本糖尿病学会では、合併症予防の目安として以下の数値を掲げています 。 HbA1c : 7.0%未満 空腹時血糖値 : 130mg/dL未満 食後2時間血糖値 : 180mg/dL未満 「攻めの栄養療法」では、これらの数値目標に加えて、**「筋肉量の測定」**を重視します 。血糖値を抑えることだけをゴールにせず、活動量に見合ったエネルギーを摂取し、サルコペニアの発症・悪化を防ぐことが重要です 。 2. 攻めの栄養療法に必要な「評価項目」 多角的な視点で患者様の状態を把握することが、適切な栄養設計の第一歩です 。 身体計測 : BMI、血圧だけでなく、 握力や歩行速度、筋肉量 を評価します 。 食事・活動量 : 実際の摂取エネルギー量に加え、運動量や運動時間、生活習慣を確認します 。 低血糖のリスク : 薬物療法の内容と、低血糖の有無や頻度を把握します 。 3. 高齢者
2月4日読了時間: 2分


攻めの栄養療法を科学する61~
「経口摂取が難しい」「点滴だけで十分な栄養が摂れるのか不安」といった課題に対し、強力なバックアップとなるのが**中心静脈栄養(TPN)**です。今回は、当院が実践する「攻めのTPN設計」について詳しく解説します。 1. 「攻めのTPN」を開始するタイミング 通常、TPNは「2週間以上腸管が使えない場合」に適応とされますが、「攻めの栄養療法」ではその期間にこだわる必要はありません。 早期開始のメリット : 末梢点滴(PPN)では必要エネルギーが満たされない場合、その不利益(低栄養の進行)を避けるため、より早期にTPNへ切り替えることが推奨されます。 水分制限がある場合 : TPNはPPNよりも少ない水分量で高エネルギーを投与できるため、心不全や腎不全などで水分負荷を抑えたい症例にも非常に有用です。 2. 理想的な処方設計:NPC/N比の重要性 市販のTPNキット製剤(エルネオパNF等)をそのまま使用するだけでは、糖質が過剰になり、肝心のたんぱく源(アミノ酸)が不足してしまう懸念があります。 NPC/N比の最適化 : 当院では、アミノ酸製剤(アミゼッ
2月2日読了時間: 2分


攻めの栄養療法を科学する60~攻めの栄養療法:静脈栄養(PN)を使いこなすポイント
「口から食べられなくなったら、どうすればいい?」 在宅医療や術後の回復期において、栄養管理は病気と闘うための最大の武器です。今回は、投与設計を自由に変えられる「静脈栄養(PN)」の強みと、当院でも重要視している「攻めの処方設計」について解説します。 1. 静脈栄養(PN)の長所と短所 栄養療法には、**「経口(口から)」「経管(チューブから)」「静脈(点滴から)」**の3つのルートがあります。 長所: 消化管を安静に保つ必要がある病態に不可欠です。また、エネルギー量だけでなく、糖質・たんぱく質・脂質といった「マクロ栄養素」の組成を、身体状況に合わせて自由に変えられる唯一の方法です。 短所: 腸管を使わないことによる不利益(免疫機能の低下など)が生じる可能性があります。 2. 「攻めの末梢静脈栄養(PPN)」とは? PPNは腕などの末梢血管から行う点滴です。当院では、単なる栄養補充ではなく、早期回復を狙う**「攻めのPPN」**を推奨しています。 適応となるケース: 食事や経管栄養だけでは必要エネルギーが足りない場合。 術後早期のたんぱく質分解
2月1日読了時間: 2分


在宅医療を科学する6~難治性蜂窩織炎のその後
― 皮膚所見が語る「うっ滞」という本質 ― 今回の写真は、 在宅診療介入後の下腿皮膚所見 です。潰瘍自体は落ち着きつつある一方で、皮膚全体には 慢性的な変化 がはっきりと残っています。 ■ 写真から読み取れる皮膚の変化 下腿全体に共通してみられるのは、 びまん性の 色素沈着 皮膚の 乾燥・落屑 軽度の 皮膚硬化 慢性浮腫を背景とした皮膚の緊張 といった所見です。 これは感染の再燃ではなく、 静脈うっ滞が長期間続いた結果としての皮膚障害 を反映しています。 ■ 「治った/治っていない」をどう判断するか 在宅医療では、「潰瘍が完全に消えたかどうか」だけで評価しません。 重要なのは、 滲出液がコントロールできているか 感染兆候(熱感・急激な発赤・疼痛増悪)がないか 皮膚トラブルが 日常生活を妨げていないか といった 安定性 です。 今回の状態は、👉 潰瘍は最小限👉 感染は抑えられている👉 皮膚は脆弱だが破綻はしていない という、**「共存できる状態」**に到達したと評価できます。 ■ なぜ皮膚は元に戻らないのか 静脈うっ滞性皮膚障害では、 静脈圧
1月31日読了時間: 2分


攻めの栄養療法を科学する59~静脈栄養で投与される栄養素とその上限
― 「入る量」ではなく「入れてよい量」を知る ― 静脈栄養は、経口摂取や経管栄養が困難な状況において、生命維持・栄養改善のために不可欠な手段です。しかし一方で、 静脈栄養は過剰投与による合併症を起こしやすい という特徴も持っています。 「どこまで入れられるか」ではなく、👉 「どこまで入れてよいか」 を理解することが、攻めの栄養療法において極めて重要です。 以下に、静脈栄養で投与される主要な栄養素と、その 上限の考え方 を整理します。 糖質(グルコース) 静脈栄養で使用される糖質には、 単糖類:ブドウ糖、果糖 二糖類:マルトース 糖アルコール:ソルビトール、キシリトール などがありますが、 主成分はブドウ糖 です。 ブドウ糖の過剰投与による問題 高血糖 肝機能障害 換気亢進(CO₂産生増加) これらを防ぐため、 ブドウ糖投与量には明確な上限 があります。 推奨上限量 非侵襲時 :7 g/kg/日 以下 侵襲時 :5.5 g/kg/日 以下 例:体重50 kgの場合 非侵襲時:350 g/日 以下(7 × 50) 侵襲時:275 g/日 以下(5.
1月30日読了時間: 4分


攻めの栄養療法を科学する58~はじめに ― 静脈栄養をどう使い、どう“使いすぎない”か ―
静脈栄養は、 経口摂取や経管栄養が不可能、または不十分な場合 に用いられる重要な栄養療法です。静脈栄養には大きく分けて、 末梢静脈栄養(PPN:Peripheral Parenteral Nutrition) 中心静脈栄養(TPN:Total Parenteral Nutrition) の2つがあります。 どちらを選択するかは、 患者の病態 予想される実施期間 栄養療法の目的 必要とされる投与栄養量 を総合的に考慮して判断する必要があります。 また、静脈栄養では 投与可能な栄養量に上限がある ことを常に意識し、👉 継続的なモニタリングと評価を行いながら投与量を調整すること が不可欠です。 本稿では、 PPNとTPNそれぞれの特徴 投与可能な栄養量の限界 攻めの栄養療法における静脈栄養の位置づけと注意点 について解説します。 静脈栄養の適応 静脈栄養は、 経口摂取または経管栄養によって必要栄養量を確保できない場合 に選択されます。 ただし、 「静脈栄養ができる=十分な栄養が入る」ではない点には注意が必要です。 静脈栄養の種類と特徴 ● 末梢静脈栄
1月29日読了時間: 3分


攻めの栄養療法を科学する55~攻めの栄養療法と経管栄養
― 「まず腸を使う」ことが回復への近道になる ― 攻めの栄養療法における原則 「攻めの栄養療法」においては、 実施可能であれば経腸栄養(EN)を最優先する ことが原則です。 経口摂取が十分に可能な場合 → 食事から必要栄養量を確保する 経口摂取が不十分な場合 → 調理の工夫、補助栄養食品、栄養補助飲料を追加 それでも不足する場合 → 静脈栄養や経管栄養で不足分を補う 重要なのは、「経口か/非経口か」という二択ではなく、👉 “必要な栄養量をどう確保するか”という全体設計 です。 経管栄養を選択する際に欠かせない説明 経管栄養を選択する際には、 患者さん・ご家族への十分で正確な説明 が不可欠です。 現在の医療現場には、いわゆる 「胃瘻バッシング」 とも言える風潮が存在します。 その結果、 胃瘻を用いた栄養管理が 医学的に最適 であるにもかかわらず 胃瘻を選択できない、あるいは拒否されてしまう といった事例も少なくありません。 この背景には、 栄養管理そのものが正しく理解されていない という問題があります。経管栄養に対するネガティブなイメージを抱いた
1月26日読了時間: 5分


攻めの栄養療法を科学する54~経管栄養の臨床的有用性 ― なぜ“腸を使う栄養”が重要なのか ―
経管栄養が真価を発揮する場面 経管栄養が 静脈栄養(TPN)に比べて明らかに有用 とされるのは、 比較的重症な症例の急性期管理 在宅医療を含む慢性期の長期栄養管理 といった場面です。 特に、 食道がんなど侵襲の大きい手術後 や重症症例では、その有用性が多くの研究で示されています。食道がん切除術後の管理では、 術後を経管栄養で行った群の方が、静脈栄養管理群よりも早期退院が可能であった と報告されています。また、重症腹部外傷を対象とした研究では、 静脈栄養と比較して肺炎などの感染性合併症が有意に少なかった ことも示されています。 在宅・慢性期における経管栄養の意義 在宅医療などの 慢性期の栄養管理 においても、経管栄養は非常に有用です。 静脈栄養は、 厳密な衛生管理 中心静脈カテーテル管理が必要であり、 長期管理には不向き です。 一方、経管栄養は 胃瘻(PEG) 経鼻胃管 などを用いることで、 比較的安全かつ安定した長期栄養管理が可能 です。 臨床現場では、食事摂取量がやや低下した段階で まず静脈栄養が選択される ケースも少なくありません。しかし、
1月25日読了時間: 5分


攻めの栄養療法を科学する53~「守り」だけでは足りない ― 経管栄養における“攻めの投与”という考え方 ―
はじめに 代替栄養として 経管栄養 を選択する場面では、腹部症状や誤嚥性肺炎などの合併症を回避するため、 少量から慎重に注入を開始する ケースを多く目にします。確かに、注入開始時には合併症予防の観点から、少量投与→段階的なステップアップという「守りの投与」が重要です。 しかし一方で、 リハビリテーションを開始し、活動量が増えていく過程においても低栄養状態が続く と、👉 医原性サルコペニア👉 ADL・嚥下機能の回復遅延といった新たな問題を引き起こしかねません。 たとえ**経口摂取再開までの“つなぎ”**であったとしても、 十分な栄養投与がその後の回復を左右する ことは少なくありません。「リスクを回避しながら、どこで“攻める”か」それが、経管栄養を考えるうえで重要な視点です。 代替栄養の基本的な考え方 経口摂取のみで必要な栄養量を確保できない場合、 静脈栄養(PN)や経管栄養(EN)による栄養療法 が必要となります。 一般に、 必要エネルギー量の60%以下の摂取状態が1週間以上続く と予想される場合には、代替栄養の導入を検討すべきとされています。
1月24日読了時間: 3分

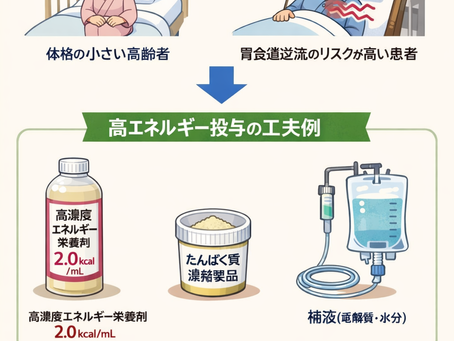
攻めの栄養療法を科学する52~攻めの投与方法
― 高エネルギー投与を安全に成立させるために ― 「攻めの栄養療法」を実践する際、最大の課題の一つが 高エネルギー投与をいかに無理なく行うか です。1 kcal/mL の標準的な栄養剤を用いると、必要エネルギー量を満たすために 非常に大きな投与ボリューム となります。 特に、 体格の小さい高齢者 胃食道逆流のリスクが高い患者 では、そのままでは投与が困難なケースも少なくありません。 以下では、 必要エネルギー量: 2600~3000 kcal 必要たんぱく質量: 60~120 g 必要水分量: 1800~2000 mL 1回注入量: 約500 mL を想定した実践例を示します。 ① 液体栄養剤 間欠投与 基本的には 胃排泄時間を考慮し、先に水を投与してから高濃度栄養剤を注入 します。水分は就寝前や注入間の時間を活用し、不足分を補充することで 1日必要水分量を確保 します。 この方法は、 高価な栄養剤を使用せずに実施できる ため、第一選択として対応しやすい方法です。 【投与方法①】 水 150 mL 20~30分後 高濃度栄養剤 1000 kcal
1月23日読了時間: 3分


攻めの栄養療法を科学する51~経管栄養におけるルートの選択とその特徴
― 患者背景に応じた“最適解”を考える ― 経管栄養を行う際には、 消化管の構造・機能 経管栄養を行う予定期間 誤嚥リスクの有無 などを総合的に評価し、 経鼻アクセス または**消化管瘻アクセス(胃瘻・空腸瘻・PTEGなど)**を選択します。 一般に、 施行期間が4週間未満 と予想される場合: 経鼻アクセス 4週間以上の長期管理 が見込まれる場合: 消化管瘻の使用 が望ましいとされています。 経鼻胃管(NGチューブ) 経鼻胃管は、 非侵襲的に挿入可能 であり、ベッドサイドで施行できる手技です。一方で、 気管内誤挿入や、それに伴う経腸栄養剤の誤注入 には十分な注意が必要です。 留置後の確認は、 聴診のみでは不十分 X線撮影 や 胃液吸引 による確認が望ましい とされています。 〈当院で使用する主な症例〉 入院中に経口摂取量が持続的に低下し、 静脈栄養による体液・電解質補正や食環境調整を行っても 必要栄養量の半量も摂取できない場合 在宅で経口摂取していた患者さんが、 急激な摂取量低下を契機に入院となった場合 脱水を静脈栄養で補正後、 一時的な低栄
1月22日読了時間: 3分


攻めの栄養療法を科学する50~攻めの栄養療法と経管栄養
― 回復を支えるための“正しい選択” ― 「攻めの栄養療法」の基本原則 「攻めの栄養療法」を実践するうえでの大原則は、 可能であれば経腸栄養(EN)を最優先する ことです。 まず、 経口摂取が可能であれば食事から摂取する ことが基本となります。経口摂取量が不十分な場合には、 調理方法の工夫 補助栄養食品 栄養剤の追加 などを組み合わせて対応します。それでも必要栄養量を満たせない場合に、 全体の栄養投与量を考慮したうえで、静脈栄養や経管栄養による補充 を検討します。 経管栄養を選択する際に重要なこと 経管栄養法を選択する際には、 患者さん本人やご家族への十分で正確な説明が不可欠 です。 近年、「胃瘻バッシング」と呼ばれる風潮の影響もあり、 医学的に最適な栄養管理法であっても、胃瘻を選択できないケース が存在します。その背景には、 栄養管理そのものへの理解不足 があると考えられます。 経管栄養に対するネガティブなイメージを抱いたままでは、 リハビリを含めた“攻めの栄養療法”を十分に行うことは困難 です。 繰り返しになりますが、 栄養管理の明確な適応が
1月21日読了時間: 3分


攻めの栄養療法を科学する49~経管栄養法の合併症とその対応
―「攻めの栄養」を安全に行うために― 経管栄養は有用な栄養療法ですが、 適切なモニタリングと対応がなければ合併症を招く 可能性があります。特に「攻めの栄養療法」を行う際には、合併症を早期に察知し、柔軟に対応する姿勢が重要です。 ここでは、 代表的な合併症とその対応策 を整理します。 ① 検査値異常に対する対応 ● 高BUN血症 原因が明確でない場合: 一旦、全投与栄養量を減量 脱水が疑われる場合: 投与水分量を増やす 腎機能低下が考えられる場合: → 糖質・脂質比率を増やす 、または たんぱく質量を減量 ● 高中性脂肪血症 総投与エネルギー量を減量 ● 高血糖 投与エネルギー量を減らす または 高脂質タイプの栄養剤へ変更 を検討 ② 消化管症状への対応 ● 下痢 一旦、全投与量を減らす 投与速度を低下 させる 原因に応じて - 食物繊維含有タイプへの変更 - プロバイオティクスの併用 ※ 下痢は最も頻度の高い合併症であり、 原因検索を最優先し、有効な対策を選択することが重要 です。 ● 嘔吐・腹部膨満 投与量を減量 半固形栄養剤への変更 チューブ
1月20日読了時間: 3分


攻めの栄養療法を科学する48~経管栄養法(Tube Feeding)の特徴
― 適応・有用性・利点を整理する ― 経管栄養法とは 経管栄養法(tube feeding) は、 腸管が機能している場合に選択される代替栄養法 です。経口摂取が困難であっても、消化・吸収能が保たれていれば適応となります。 たとえば、 嚥下困難や意識障害により経口摂取が困難な場合 クローン病などで、消化された栄養剤を用いながら腸管の安静を保ちたい場合 などが代表的な適応です。 経管栄養法の適応 ▶ 十分な治療効果が期待できる場合 消化管機能が正常な場合 (嚥下困難、意識障害など) 消化管機能がやや低下しているが、安静を要する場合 (比較的軽症の消化管外傷、短腸症候群、炎症性腸疾患など) ▶ 比較的治療効果が期待できる場合 消化吸収能が低下しており、 経口摂取のみでは栄養障害に陥るリスクがある場合 (放射線性腸炎など) がん化学療法・放射線療法による食欲低下 があるが、 下痢などの腹部症状を伴わない場合 経管栄養法の禁忌 以下のように、 腸管を安全に使用できない状態 では禁忌となります。 イレウス ショック状態 腸管虚血 など また、 難治性
1月19日読了時間: 4分


攻めの栄養療法を科学する47~「守り」だけでは足りない
代替栄養における“攻めの投与”という考え方 はじめに 代替栄養として経管栄養を選択する場面では、腹部症状や誤嚥性肺炎などの合併症を予防する目的で、 少量の栄養を慎重に注入する ケースを多く経験します。注入開始時には、合併症を回避するために少量から開始し、数日おきに段階的に増量していく——この「慎重な導入」は非常に重要です。 しかし、 リハビリテーションを開始し、身体機能の回復を積極的に目指す段階に入っても、過度に「守りの投与」を続けてしまう とどうなるでしょうか。必要なエネルギーやたんぱく質が不足した状態が続けば、 医原性サルコペニア を引き起こすリスクが高まります。 たとえ経口摂取再開までの“つなぎ”であったとしても、 十分な栄養投与はその後の回復力に直結 します。常にリスクを意識しながらも、状態に応じて「攻めの投与」を検討していく視点が求められます。 代替栄養の考え方 経口摂取のみで必要な栄養量を十分に確保できない場合には、 静脈栄養や経管栄養による栄養療法 が必要となります。一般に、 必要エネルギー量の60%以下しか摂取できない状態が1週間
1月18日読了時間: 2分
bottom of page