在宅酸素療法を科学する28~睡眠呼吸障害/睡眠時無呼吸症候群
- 2 日前
- 読了時間: 6分

呼吸障害と睡眠時無呼吸症候群
睡眠呼吸障害(sleep disordered breathing:SDB)は自覚症状の有無にかかわらず、睡眠時無呼吸低呼吸指数(apnea-hypopnea index:AHI)が5以上であることを指す。睡眠時無呼吸症候群(sleep apnea syndrome:SAS)はAHI 5以上のSDBに日中の眠気、中途覚醒、倦怠感などの自覚症状を伴う病態を指す。
米国睡眠医学会(American Academy of Sleep Medicine:AASM)はSDBを以下の4つに分類している(ICSD-2)。

SASを診断するためのゴールドスタンダードは終夜睡眠ポリグラフ検査(polysomnography:PSG)である。SDB関連症状(日中過眠・睡眠中の窒息感やあえぎ・繰り返す覚醒・起床時の爽快感欠如・日中の疲労感・集中力欠如)のうち、2つ以上を認める場合はSDBを疑い、診断を進める。自覚的な日中の眠気評価にはエプワース眠気尺度(Epworth sleepiness scale:ESS)を用いる。
診断の流れ
周囲からの強いいびきや無呼吸の指摘 → SDB随伴症状(EDSまたは2つ以上の症状)→ SpO₂測定装置または簡易無呼吸診断装置+ESS → AHI/3% ODIと症状に応じてPSGへ → OSAS/CSAS/Cheyne-Stokes呼吸/SHVSに分類
SDBを疑う場合には、最初からPSGを行い診断確定してもよいが、PSGはモニターの装着やデータの解析のために熟練した技師と膨大な時間を必要とする。そのためSAS疑い症例のすべてに最初からPSGを適用するのは非効率的であり、スクリーニング検査として簡易モニターと併用されることが多い。しかし、症状が重度でSASの疑いが強い場合には簡易モニターを省略してPSG検査を行うべきと考える。
● 睡眠検査の分類
タイプ | 概要 |
type 1 | 標準PSG、検査室、終夜、睡眠技師のアテンドあり |
type 2 | 最低7chのモニター(EEG、EOG、頸EMG、心電図/心拍数、気流、呼吸努力、酸素飽和度を含む)。アテンドなし |
type 3 | 最低4chのモニター(換気量/気流(最低2chの呼吸運動 or 呼吸運動と気流)、心電図/心拍数、酸素飽和度を含む)。アテンドなし |
type 4 | 1〜2ch記録。典型的には酸素飽和度 or 気流。アテンドなし |
EEG:脳波,EOG:眼球運動,EMG:筋電図
簡易モニター検査を用いる場合の注意点
簡易モニターとして汎用されているものはtype 3とtype 4であるが、チャネル数の多いtype 3の使用が望ましい。わが国では簡易モニターもOSASの診断に使用されているが、閉塞性無呼吸の呼吸部分だけの判定しかできず、睡眠脳波をとらないので睡眠効率が悪いと睡眠時の呼吸障害を過小評価することになる。

■ AHIによる重症度分類

持続気道陽圧(continuous positive airway pressure:CPAP)療法はOSASに対し、最も奏効率が高く、第一選択の治療法である。CPAP治療により、日中の眠気・呼吸イベント・睡眠構築の改善などが得られることに加え、交感神経の抑制・炎症マーカーの低下・血管内皮機能改善・降圧効果・血小板凝集の抑制・インスリン抵抗性の改善などが得られ、心血管イベントの軽減・生命予後改善なども長期観察のデータから示されている。
わが国では、気流の変化や振動などから上気道の状況を検知し、それに合わせて自動的にCPAP圧を調節するauto CPAPが広く普及している。CPAPの健康保険対応は、AHI≥40(簡易診断装置)、AHI≥20(PSG)。CPAPは医療機関から器械をレンタルし、その使用料が健康保険組合から支払われる仕組みになっており、月1回の外来受診が必須である。陽圧換気療法の副作用は、陽圧呼吸による呼吸困難感・鼻閉・鼻汁・口渇などがある。
慢性心不全に合併することが多いCSASやCSBS・SHVSの場合には、吸気圧と呼気圧を独立して設定する二相性気道陽圧が必要な場合もある。
側臥位睡眠
OSAS患者では仰臥位のときに最も無呼吸イベントや覚醒反応が多いのが一般的である。CPAP療法の適応とならない軽症のOSAS症例では、睡眠時に側臥位を保つことである程度の治療効果を得ることができる。
減量療法
肥満者の体重変化とAHIの関連について、Peppardらは10%の体重減少がAHIを約28%減少させ、10%の体重増加はAHIを約32%増加させると報告している。食事療法・運動療法を含む生活習慣への介入による減量効果について、メタ解析では、コントロール群に比べて介入群でAHI値の改善が6.0大きく、統計的有意差がみられた。
口腔内装置(OA)
口腔内装置(oral appliance:OA)は下顎を前方に移動して固定する装置である。主として軽症〜中等症OSASやCPAPを導入・継続できない重症OSASの治療に用いられている。複数の無作為化比較試験(RCT)によりOAが有効であることが示されており、無治療群と比較してAHI・ESS・SpO₂最低値のいずれも有意な改善がみられた。

手術療法
鼻中隔彎曲症・肥厚性鼻炎・鼻茸などによる鼻呼吸障害は、CPAP治療のアドヒアランスを下げる大きな要因になる。CPAP治療中の患者の鼻閉に対しては鼻手術の適応を検討すべき症例は少なくない。OSASに対する手術療法には、上気道を広げることを目的とした口蓋垂軟口蓋咽頭形成術・口蓋扁桃摘出術・ラジオ波による軟口蓋形成・レーザーによる口蓋垂軟口蓋形成術などの手術がある。これらは重篤な合併症も多く、適応について慎重に判断すべきである。
睡眠時無呼吸症候群と酸素療法
酸素療法のみによる睡眠時無呼吸に対しての治療は、CPAP療法や非侵襲的陽圧換気(noninvasive positive pressure ventilation:NPPV)療法に比べて比較的容易に実施でき、患者の忍容性も高いことがあるが、低換気の問題がある閉塞性無呼吸では高二酸化炭素血症が問題となる。
閉塞性無呼吸と酸素療法
OSASではCPAP療法が適切な治療法であるが、CPAP療法に適応できない患者への選択肢として酸素療法を検討している文献がいくつかある。CPAP療法不耐の患者における酸素療法の安全性と効果についてのシステマティックレビューがあり、以下に示す。
● AHIに対する効果:CPAP療法 vs 酸素療法(5研究の統合解析)

● 夜間平均SpO₂への効果:CPAP vs 酸素療法(4研究の統合解析)
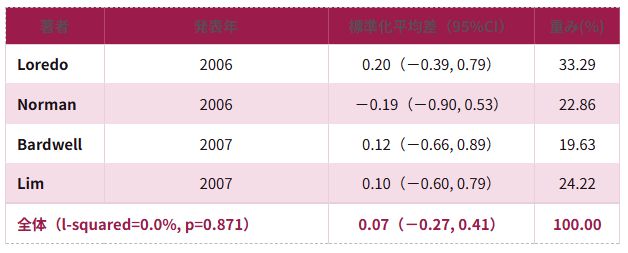


CSASの治療への酸素療法も無呼吸を減らす治療法とはならないことが考えられるが、慢性心不全に伴うCSASの治療法として勧められる。AHIおよび左室駆出率(left ventricular ejection fraction:LVEF)への酸素投与の有効性が報告されている。これは、適切な薬物療法を実施してもNYHAクラスⅡ〜Ⅳの収縮期心不全のあるCSAS患者に対し、有用性が期待される。
● LVEFへの効果:酸素療法 vs 室内気(メタアナリシス)







コメント